Отведение aVR
Многие считают данное отведение "бесполезным". Я думаю, это заблуждение от незнания. Достаточно часто приходится отвечать на "большой" вопрос, касающийся этого отведения:Является ли элевация ST в aVR эквивалентом ИМпST?
Электрокардиографичекое просвещение быстро проникло в современную кардиологию. Новые сведения, новые возможности диагностики открыли "широкие двери" в современную агрессивную кардиологию. Совсем недавно и я достаточно резко демонстрировал современные подходы к ЭКГ диагностике, но пришло драгоценное понимание и я смягчил свою агрессивную позицию, но до сих пор помню, как в своих лекциях цитировал "убийственные" факты:-
-
- Стенозы левой главной коронарной артерии связаны с 70% смертностью.
- Если вы видите элевацию ST в aVR плюс aVL, это на 95% специфично для поражения левой главной КА.
- Если вы обнаруживаете элевацию ST и в aVR и в V1, при этом элевация в aVR, больше чем в V1, это невероятно специфично для поражения левой главной КА.
-
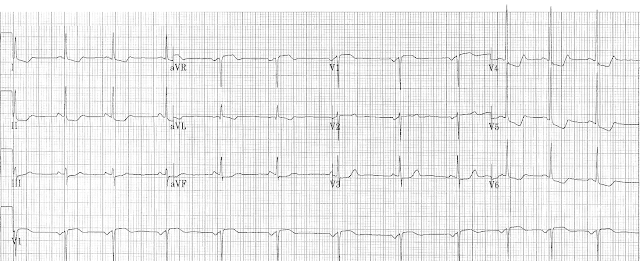
58-летний мужчина поступил с жалобой на внезапно возникшую одышку. Он был бледен и весь покрыт холодным липким потом, ЧДД составляло 40 в мин, хрипы выслушивались вплоть до ключиц, а АД составляло 180/110 мм рт.ст. Его первая ЭКГ показана ниже.
ЭКГ при поступлении 58-летнего мужчины.
-
-
- Синусовая тахикардия;
- Единственная ЖЭ;
- Нарушения левого предсердия;
- Умеренная диффузная субендокардиальная ишемия. Вектор ишемии направлен в сторону V4-V5 и II отведения.
-
По крайней мере, этакая мысль у меня проскочила. Пациент был интубирован (это было еще до того, как стали популярны нитраты в высоких дозах), а ниже его ЭКГ, когда АД несколько снизилось, улучшилась сатурация по O2 (хотя у него все еще сохранялись выраженные хрипы и признаки сердечной недостаточности):
ЭКГ 58-летнего мужчины после улучшения состояния.
-
-
- Синусовая тахикардия, нарушения левого предсердия, менее выраженная диффузная субэндокардиальная ишемия. Морфология QRS в виде старого переднего ИМ в грудных отведениях может имитироваться нарушенным размещением электродов; я уже и не помню нюансов.
-
Ангиография показала ... [фанфары] ...
Тяжелое многососудистое поражение без возможности ЧКВ. Несколько дней пребывания в ПИНе, нитраты, прикроватное мониторирование, и вот наконец, перевод в центральную клинику для проведения АКШ, после которой через 2 недели он был переведен к нам в значительно лучшем состоянии.
ЖИЗНЬ СПАСЕНА!
Вот во что я верил в течение нескольких лет. Я считал, что знание о проявлениях ишемии спасает жизни и постоянно рассказывал молодым врачам о полезности aVR, цитируя этот случай, когда aVR "спасло" жизнь.
... но появилась проблема.
Я и далее встречал случаи диффузной депрессии ST с элевацией в aVR, которые, однако не попадали на ангиографию, но пациенты, тем не менее, все же выживали. У некоторых из них даже не определяли тропонины, так как это не имело смысла.
На этой ЭКГ имеются признаки гипертрофии ЛЖ с диффузной субэндокардиальной ишемией. Эти изменения имитируют картину повреждения миокарда, но в данном случае ST-T нормализуются после стабилизации пациента.
ЭКГ, показанная выше, принадлежит другому пациенту, который поступил из-за внезапного развития осложненного гипертонического криза с отеком легких без ИМ или патологии коронарных артерий в анамнезе. Данная ЭКГ удовлетворяет критериям "перегрузки" при ГЛЖ, однако, нарушения ST-T в данном случае, не являются типичной «перегрузкой», а скорее будут диффузной субэндокардиальной ишемией с диффузной косонисходящей депрессией ST и реципрокной элевацией в aVR и V1.
Даже при назначении субоптимальной терапии (нитраты сублингвально, фуросемид и аспирин), тропонин-I достиг в пике только 5 нг/мл. Если у этого пациента было такое опасное для жизни повреждение миокарда, то почему тропонин у него был настолько мал, особенно на фоне минимальной терапии?
Встретив еще нескольких пациентов с острым гипертоническим отеком легких и аналогичными ЭКГ, которые не "завершились" стентированием или АКШ, но все же выжили, я стал задавать себе вопрос, действительно ли тот мой "первый" пациент получил пользу от проведенной экстренно ангиографии?
Давайте посмотрим еще несколько случаев ...
Этот пациент с усилившейся в последний месяц одышкой.
Пациент с одышкой.
-
-
- Синусовый ритм;
- Нарушения левого предсердия;
- Вольтажные критерии гипертофии ЛЖ;
- Выраженная диффузная субэндокардиальная ишемия.
-
Это должно быть заболевание коронарных артерий, ведь верно? Пришло время отправить пациента рентгеноперационную и готовиться к АКШ?
... хорошо, что мы быстро пулучили ответ из лаборатории, потому что гемоглобин у него составлял всего 43 г/л. ЭКГ нормализовалась с улучшением уровня Hb, а уровень тропонина-I, оставался неопределяемым (<0,01 нг/мл). Ишемия у этого пациента целиком была связана плохой оксигенацией крови, приходящей к сердцу, и была вторичной по отношению к анемии, а не вследствие острого коронарного события.
Этот пациент был поступил с тяжелой дыхательной недостаточностью:
Надеюсь, вы увидели соответствующую морфологию и не активировали рентгеноперационную, потому что у него оказался сепсис и тяжелая пневмония.
Его ЭКГ восстановилась до обычной на фоне патогенетической терапии, а тропонин-I достиг 1,0 нг/мл (должн.<= 0,04 нг/мл). Ишемия в этом случае была вторичной по отношению к увеличению метаболической потребности вследствие сепсиса и респираторно дистресса. У него почти наверняка были "старые" хронические изменения коронарных артерий, возможно даже значительный левой главной КА, но у него не было острой окклюзии одной из коронарных артерий.
Вот бессимптомный пациент, поступивший из дома-интерната для престарелых из-за «нерегулярного пульса».
Пациент из дома престарелых.
Предсердная тахикардия (предположительно сирусовая) с АВ-блокадой 2 ст. типа I (Mobitz) и проводимостью 4:3 ("блокированный" P виден на вершине зубца Т) и диффузная субэндокардиальная ишемия.
Никогда не направляйте таких пациентов на катетеризацию. ЭКГ нормализовалась при снижении ЧСЖ и, в конечном счете, на фоне контроля ритма тропонин-I достиг максимума в 0,11 нг/мл (должн. <= 0,04 нг/мл). Это еще один случай, когда у пациента, с высокой вероятностью есть хроническая ИБС. Возникшее увеличение частоты сердечных сокращений, создало ситуацию ишемии потребности, когда сердце требует доставки большего количества кислорода для поддержания высокой ЧСЖ, но хронический стеноз/стенозы коронарных артерий ограничивают кровоток. Нет никаких оснований считать, что у данного бессимптомного пациентаимеется острая окклюзия одной из коронарных артерий.
Еще одна субэндокардиальная ишемия.
Нет, конечно же. Сепсис и гиперкалиемия с количеством лейкоцитов 29 тыс. и K+ 6,8 ммоль/л. Тропонин-I в пике оказался 0,21 нг/мл (должн. <= 0,04 нг/мл). Другой случай ишемии потребности, вторичной по отношению к сепсису, а не острая коронарная патология.
ЭКГ крайне интересна, но достаточно трудна для интерперетации - нередкая комбинация диффузной субэндокардиальной ишемии и выраженной гиперкалиемии!
85-летняя женщина поступила с жалобой на одышку в течение 3-х недель, при обычном дыхании - SpO2 84%, а ЧДД 28 в мин. 2 недели назад был поставлен диагноз "пневмонии", но на антибиотики улучшения нет. О чем необходимо думать?
Неразрешенная пневмония у пациентки 85 лет.
Разумеется, это должно быть многососудистое поражение сердца и ХСН! Правда? Нет, это средней выраженности тромбоэмболия легочных артерий с перегрузкой ПЖ. Тропонин-I сохранялся на уровне 0,05 нг/мл (должн.<= 0,04 нг/мл). Депрессия ST, которую мы видим, снова вызвана несоответствием спроса и предложения с повышенным потреблением кислорода миокардом, вызванным тахикардией и высокой частотой дыхания, но низкими возможностями доставки из-за несоответствия вентиляции/перфузии вследствие ТЭЛА.
Примечание: на ЭКГ мы видим именно диффузную субэндокардиальную ишемию! За ТЭЛА, возможно, тахикардия, комбинированные нарушения в предсердиях, смещение переходной зоны вправо, S-тип ЭКГ.
Вот еще несколько примеров...
50-летняя женщина поступила с жалобой на интенсивную боль в эпигастрии.
Вследствие диффузной депрессии ST с элевацией ST aVR была запланирована ангиография + (ЧКВ), пока из лаборатории не пришел анализ, где K+ у нее составил 2,2 мммоль/л. Это не ишемия, но изменения очень похожи на показанную ранее морфологию ишемии (хотя депрессия имеет более «округлую» форму - как продолжение сегмента PR).
ЭКГ бессимптомного 91-летнего пациента.
Выявляется диффузная субэндокардиальная ишемия, и у пациента, безусловно, есть стеноз коронарной артерии, но ему не нужна рентгеноперационная. ЭКГ такая же, как и записанная 2 годами ранее, и пациент жив, уже по крайней мере четвертый год.
Пациент с обострением ХОБЛ.
После троекратного употребления комбивента ингаляционно (albuterol sulfate/ipratropium bromide) у него развилась тахисистолическая фибрилляция предсердий с выраженной диффузной субэндокардиальной ишемией. ST-T нормировались только после применения дилтиазема, восстановившего нормальную частоту скорость и ритм. Тропонин-I достиг максимума в 1,85 нг/мл (rдолжн. <= 0,04 нг/мл). Еще один случай ишемии потребности из-за заметно увеличенной частоты ритма сердца у пациента с хронической ИБС.
Надеюсь, я ясно показал, что с использованием aVR в качестве «эквивалента ИМпST» имеется серьезная проблема. Я не говорю, что ни у одного из этих пациентов не было многососудистой коронарной болезни или, возможно, даже стенозирования левой главной КА - я хочу подчеркнуть, что для большинства из них, вероятно, не нужна экстренная или даже срочная катетеризация/ангиография. За исключением пациентов с анемией и гипокалиемией, у всех, вероятно, была стабильная, давняя патология коронарных артерий. Ишемия у них развивалась не из-за острой окклюзии одной из артерий, а из-за повышенного потребления кислорода миокардом. Наилучшимрешением для всех из них была начальная стабилизация и неотложная терапия с целью устранения основной проблемы, которая вызывала несоответствие спроса и предложения, а не ошибочной попытки реваскуляризации.
Эти примеры помогают четко понять, что самой частой проблемой является не острый ИМ. А что же мы увидим на ЭКГ у истинных первичных пациентов с ОКС и классической стенокардией, диффузной депрессией ST и элевацией в aVR? Вот несколько из таких случаев ...
На ЭКГ отмечена диффузная субендокардиальная ишемия.
Пациент жаловался на типичную стенокардитическую боль в груди, которая появлялась и стихала всю прошедшую неделю. Последний час боль стала постоянной и пациент вызвал "неотложку". Пациент получил агрессивную медикаментозную терапию, симптомы разрешились, а ЭКГ вернулась к исходной. Тропонин-I достиг максимума 0,38 нг/мл (должн.<= 0,04 нг/мл). Через два дня пациенту была проведена ангиография. У пациента была многососудистое поражение без окклюзии какой-либо артерии, а разрешавшаяся с помощью медикаментозной терапии ишемия, не требовала поспешной катетеризации.
Следующий пациент поступил с типичную болью в груди клетке в течении 30 мин. На прошлой неделе у него произошла пара похожих эпизодов, но на этот раз боль не стихала, и он вызвал помощь.
На ЭКГ - диффузная субендокардиальная ишемия.
Пациент получил аспирин, нитраты с/л, нитраты в/в и гепарин, симптомы полностью разрешились, а ЭКГ нормализовалась. Тропонин-I достиг максимума 0,05 нг/мл (rдолжн.<= 0,04 нг/мл). На следующий день пациент был направлен на несрочную катетеризацию. Как и в последнем случае, у этого пациента были признаки поражения, как в ствола ЛКА, так и многососудистой коронарной болезни сердца, но из-за того, что ишемия разрешилась при медикаментозной терапии, срочная катетеризация не требовалась. Если бы его сразу взяли в рентгеноперационную, то стенозирование было бы выявлено раньше, но особой пользы пациенту это бы не принесло, но стоимость лечения, риск ошибок или осложнений при экстренной ангиографии заметно увеличило.
Следующий пациент поступил с нарастающей и стихающей болью в груди в течение недели, боль усиливалась при физическом напряжении. Несколько ранее у него диагностировали стенокардию, и пациент использовал 3 флакона сублингвального нитроглицерина в течение этой недели.
ЭКГ была записана при поступлении.
Он получил антикоагулянты и в/в нитраты (у пациента в течение ночи еще сохранялись симптомы и некоторая диффузная депрессия ST). На следующий день симптомы разрешились, и ЭКГ нормализовалась. Тропонин-I достиг максимума 0,22 нг/мл (<= 0,04 нг/мл). Пациент не решился на вмешательство, он был выписан домой через неделю и прожил еще один год, прежде чем его многочисленные болезни его "перебороли". У этого пациента, несомненно, была давняя хроническая патология коронарных артерий, но совершенно ясно, что элевация ST в aVR не несло ему такого мрачного прогноза, какой обычно преподносят.
Всегда есть исключение, и этот последний случай является исключительным.
68-летний мужчина поступил с главной жалобой на боль в груди, которая началась за 3 часа до прибытия. Боль началась внезапно и была постоянной, где-то 6/10. Вот его исходная ЭКГ.
На этой ЭКГ имеется фибрилляция предсердий с быстрым ответом желудочков и тяжелая диффузная субэндокардиальная ишемия. Обратите внимание на вектор ишемии - направление V3-V5 и II стандартное. Это - не задний ИМ!!!
Это поразительная ЭКГ. Хотя мы и ожидаем, что по крайней мере какие-то случаи диффузной субэндокардиальной ишемии возникают вследствие тахи- фибрилляции предсердий (ишемия потребности), в данном случае величина отклонения ST намного превышает наши ожидания. Тем не менее, это не ИМпST, и предыдущие случаи научили нас быть осторожными, поэтому первый шаг - получить контроль над частотой и посмотреть, что произойдет с ишемией.
Эта ЭКГ записана сразу после кардиоверсии и введения дилтиазема.
Выраженная диффузная субендокардиальная ишемия все еще присутствует, но это может быть ишемия спроса из-за предшествующей тахикардии. Важно отметить, что симптомы пациента ни на йоту не изменились после восстановления синусового ритма, а также сохранялась боль в груди 6/10. Это очень характерно...
Данная ЭКГ была записана через 30 мин после предыдущей.
Если симптомы и ишемия были вызваны быстрой ФП, то к этому моменту пациент должен был чувствовать себя лучше, а отклонения ST - разрешиться. В этом случае этого не произошло, и у пациента все еще сохранялась тяжелая ишемия. Должна сработать сирена тревоги!
Пациенту дали две таблетки нитроглицерина с/л и АД снизилось с 108/60 мм рт. ст. до 84/48 мм рт. Ст. Вот его ЭКГ после повторного применения нитратов после уменьшения боли до 1/10.
ЭКГ после повторного использования нитратов и уменьшения боли.
На ЭКГ ишемия меньше, но она не исчезла. Медикаментозная терапия полностью ситуации не решила. Хотя симптомы улучшились (что важно, хотя они еще не полностью разрешены), на его ЭКГ по-прежнему присутствует ишемия, и дальнейшее введение нитратов невозможно.
В то же время, на прикроватном эхо выявлен диффузный гипокинез передней, передне-перегородочной, боковой стенок и верхушки ЛЖ - в соответствии с критическим стенозом левой главной коронарной артерией или очень большим распределением ПМЖВ.
Неудачная медикаментозная терапия в условиях сохранения ишемии на ЭКГ, особенно у пациента с таким классическими для острого ИМ симптомами при поступлении, выраженные отклонения ST на ЭКГ и наличие эхокардиографических доказательств дискинезов стенок сердца является ПОКАЗАНИЕМ для немедленной катетеризации.
Как сказал бы доктор Смит, это ИМбпST, которому сейчас крайне необходима рентгеноперационная!
В данном случае это не произошло, и пациент был оставлен в БИТе на ночь.
Тропонин-I, который исходно составил 0,05 нг/мл (<= 0,04 нг/мл), достиг пика в более чем 200 нг/мл. Эхо на следующий день показало развитие дискинеза почти до глобального гипокинеза ЛЖ. Катетеризация на следующий день выявила виновника - 95% поражение левой главной КА с хроническими 75% стенозами как в ПКА, так и в огибающей. Пациенту было проведено 3-х сосудистое АКШ.
Чем этот последний случай отличается от (многих) предыдущих случаев с элевацией ST в aVR?
- Пациент поступил после внезапного появления симптомов, характерных для острого ИМ. Это была не нарастающая и убывающая боль при нестабильной стенокардии (она все еще существует!), И у него, безусловно, не было одного из менее специфических «стенокардитических эквивалентов», таких как одышка или слабость.
- Величина отклонений ST, особенно в aVR, была намного больше, чем в любом из предыдущих случаев. Мы часто подчеркиваем, что "ограничивает себя" строгими миллиметровыми критериями, но, как при ИМпST, так и при ИМбпST, чем больше отклонение ST-отклонение, тем хуже общий прогноз.
- Симптомы у этого пациента и ишемия не могут контролироваться нитратами. Хотя его симптомы почти разрешились с помощью нитроглицерина, его ЭКГ продолжала демонстрировать ишемию. При таких ИМбпST целью является и облегчение симптомов и разрешение депрессии ST, поэтому, если что-то из них остается после максимальной медикаментозной терапии с обязательным применением нитратов и антикоагулянтов, следующий пункт назначения пациента это рентгеноперационная.
Нет!
ИМпST почти всегда ИМ с элевацией ST. Имеется масса ситуаций, при которых могут появиться отклонения ST, внешне напоминающие ИМпST (БЛНПГ, ГЛЖ, ЭКС, WPW ...), но они не приводят к появлению истинной морфологии ИМпST и кквалифицированный специалист может легко их различить. Независимо от основной жалобы пациента (даже «боли в стопах»), если на ЭКГ имеется истинный ИМпST - не имитация или пограничные ирзменения, - то у пациента реально имеется инфаркт миокарда с элевацией ST.Диффузная субэндокардиальная ишемия, которая приводит на ЭКГ к диффузной депрессии ST с элевацией в aVR, является совсем другим случаем.
Во-первых, это указывает на другую форму ишемии (диффузная субэндокардиальная, по сравнению с локализованной трансмуральной ишемией, которая и приводит к морфологии ИМпST). Хотя субендокардиальная ишемия реально может привести к гибели кардиомиоцитов и часто занимает более распространенную территорию, чем типичный ИМпST, она, как правило, менее выражена, чем во время ИМпST. Во-вторых, поражения коронарных артерий, связанных с субэндокардиальной ишемией, отличаются от поражений коронарных артерий, вызывающих ИМпST. ИМпST возникает в результате полной острой или почти полной окклюзии коронарной артерии, приводящей к тяжелой трансмуральной ишемии ниже по кровотоку. Хотя субендокардиальная ишемия может также возникнуть в результате острой окклюзии, аналогичной той, которая приводит к ИМпST, в этих случаях обычно наблюдается либо лучший кровоток через пораженный участок кровяного русла, либо лучшая коллатеральная циркуляция, кровоснабжающая ишемизированный миокард.
Если бы это было не так, мы бы увидели ИМпST, а не диффузную депрессию ST (ИМбпST).
Вот почему даже тяжелая, но стабильная хроническая коронарная болезнь может вызывать диффузную субендокардиальную ишемию, но не ИМпST. Достаточный кровоток даже при выраженном стенозе или перфузия миокарда через коллатерали, приводят к тому, что хотя миокард и может иногда находиться в состоянии ишемии (особенно в периоды повышенного потребления кислорода), все же имеется какая-то перфузия эпикарда, оставляя в состоянии ишемии только субэндокард.
Именно поэтому нестабильная стенокардия при хроническом стенозе не может быть дифференцирована от острого, но неполного тромботического поражения, которое все еще сохраняет некоторый кровоток, который нельзя отличить от тяжелой гипоксии на ЭКГ - все они приводят к диффузной субэндокардиальной ишемии. Для ишемии имеются разные причины, но ЭКГ не дает представления о них - все, что видно на ЭКГ - это диффузная субэндокардиальная ишемия.
Конечная (и самая сложная) причина, по которой диффузная субэндокардиальная ишемия не эквивалентна ИМпST, заключается в том, ведение пациентов осуществляется по-разному. ИМпST (почти) всегда требует немедленной реперфузии при помощи тромболизиса или ЧКВ с основной целью - вызвать реперфузию. Первоначальное ведение ИМбпST намного сложнее и зависит от данных пациента при поступлении, его реакции на терапию, результатов исследований и доступных ресурсов.
Окончательное ведение ИМбпST также сильно отличается от ведения ИМпST. В то время как большинство ИМпST могут быть стентированы в рентгеноперационной, многие ИМбпST с диффузной депрессией ST и элевацией в aVR в конечном итоге получают АКШ из-за наличия стеноза левой главной или многососудистого поражения. Это длительные процедуры, требующие времени для подготовки и они обычно не выполняются сразу после диагностической ангиографии, если только пациент не является нестабильным, поэтому слишком быстрое направление стабильныхх пациентов на ангиографию не дает никаких видимых преимуществ.
Последнее замечание по поводу того, что элевация в aVR часто переоценивается
Реально, существует немало пациентов с диффузной депрессией ST и элевацией в aVR, которым необходима экстренная ангиография.С другой стороны, есть пациенты с похожими ЭКГ, которым может и не требоваться немедленная ангиография, но в любом случае им, так или иначе, проводится катетеризация коронарных артерий, потому что для лечащего врача имеется высокая вероятность 3-х сосудистого поражения или стенозирования левой главной.
Причина, по которой эти последние пациенты не требуют немедленного лечения, заключается не в том, что у них нет заболевания коронарной артерии, чаще такая патология имеется, а то, что они не получат немедленной выгоды от катетеризации. Тем не менее, когда будет проведена ангиография и будет обнаружено либо заболевание левой главной, либо многососудистое поражение и пациент будет направлен на АКШ, кардиолог заключит, что результат ангиографии был положительным и, что пациент даже нуждался в шунтирующей хирургии.
Положительная математика не равна спасенной жизни.
Это отличный пример суррогатной конечной точки. По всем причинам, описанным в этом сообщении, у этих пациентов ожидается положительный результат катетеризации коронарных артерий. Что еще важнее, так это то, что их дальнейшее ведение состоит в том, что в любом случае, через два дня, две недели или два месяца им все-равно будет проведена ангиография с соответствующим хирургическим вмешательством и в этом отношении мизерные преимущества от ранней катетеризации маскируются.
Пациенты живут со стабильной коронарной болезнью сердца каждый день, поэтому, если их ишемией можно управлять медикаментозно, это совершенно безопасный вариант. Большинство пациентов с многососудистым поражением или стенозом левой главной при катетеризации не получают экстренной АКШ. Им разрешается «восстановиться», а операция выполняется гораздо более контролируемо и в приемлемых временных рамках.
Только тогда, когда мы не можем контролировать ишемию пациента, или он ухудшается, становится жизненно важным немедленно оценить их коронарную анатомию и вмешаться, если это возможно.
Возьмите на заметку
- ЭКГ, на которой имеется элевация ST aVR, по крайней мере, 1 мм + диффузная депрессия ST с максимальным вектором депрессии в направлении II и V5, является электрофизиологической морфологией, которую вы должны знать. Такая ЭКГ соответствует наличию глобальной субэндокардиальной ишемии.
- Когда вы видите такую ЭКГ, вы должны соотнести эту диффузную субэндокардиальную ишемию с двумя основными категориями: ОКС vs Не-ОКС. Не принимайте автоматически наличие ОКС. Я видел повторение такой ошибки много раз, когда ОКС становится фокусом, легко "объясняющим" основную причину. Очень важно иметь в виду, что в таком случае этиология гораздо более вероятна будет Не-ОКС, нежели ОКС!
- Ключом к определению этиологии является анамнез, физический осмотр, клиническая картина, лабораторные данные, эхо, постоянное мониторирование и частая переоценка ситуации. Если вы выявили и устранили потенциально обратимые причины ишемии, но такая морфология ЭКГ сохраняется, тогда вы имеете дело с ОКС, пока не будет доказано обратное.
- Воздержитесь от использования двойной антитромбоцитарной терапии у таких пациентов, поскольку имеется высокая вероятность того, что им потребуется КШ.
- Помните, что если такая морфология ЭКГ представляет собой ОКС, то элевация ST aVR не является результатом прямого повреждения (или трансмуральной ишемии), а представляет собой реципрокные изменения, обратные диффузной депрессии ST. Поэтому эти случаи ОКС не являются «ИМпST». Однако, несмотря на то, что для таких пациентов нет обобщенных данных, определяющих сроки лечения, я бы отстаивал необходимость гораздо более срочного направления такого пациента в рентгеноперационную, чем других «ИМбпST». Причиной является то, что ОКС является очень динамичным процессом и без дополнительного преимущества оптимальной медикаментозной терапии (а второй ингибитор тромбоцитов следует придержать) имеется более высокая вероятность внезапного закрытия окклюзированного сосуда и эволюцию ситуации в трансмуральную ишемию. Если это произойдет в проксимальном сегменте ПМЖВ, стволе ЛКА или при наличии многососудистого поражения, территория миокарда, находящегося под угрозой настолько велика, что возникает высокая вероятность, что у пациента разовьется остановка сердца и он погибнет до того, как можно будет провести реперфузию!
- При диффузной субэндокардиальной ишемии вы можете не найти никаких аномалий движения стенок. Глобальная функция ЛЖ может даже быть нормальной, хотя она также может быть и глобально снижена. Обычное прикроватное эхо не помогает в: 1) дифференцировании причины элевации ST в aVR 2) исключении ОКС.


















Супер.Поклон и огромная благодарность Вам за прекрасное пояснение различий и маскировок как в постановке диагноза так и за приобретенные от Вас знания. У таких людей как Вы было бы за честь в Жизни поучиться и пойти тропой знаний для получения положительных умений. С уважением Евгений Трифонов
ОтветитьУдалитьБлагодарю за Ваш труд
ОтветитьУдалить